Tin Sức Khoẻ
Hội chứng Wolff, Parkinson, White là bệnh gì? Nguyên nhân, dấu hiệu và điều trị
Hội chứng Wolff – Parkinson – White (WPW) là một vấn đề tim mạch, bắt nguồn từ cấu trúc và hoạt động điện bất thường của tim. Hội chứng Wolff – Parkinson – White (WPW) có thể gây ra đột tử. Vậy hội chứng WPW là gì? Tại sao bạn hay người thân của bạn mắc phải hội chứng này? Cách điều trị, phòng ngừa WPW là gì? Những vấn đề này sẽ được đề cập một cách căn bản trong bài viết sau của ThS.BS Vũ Thành Đô.
Giới thiệu
WPW là tên gọi của 3 nhà khoa học: Louis Wolff, Sir John Parkinson, và Paul Dudley White. Họ đã đưa ra miêu tả về các tính chất của một hội chứng gây ra nhịp tim nhanh (nhịp nhanh xoang) ở 11 bệnh nhân.
WPW là một hội chứng lâm sàng. Gọi là hội chứng vì nó bao gồm nhiều triệu chứng, tính chất. Hội chứng Wolff – Parkinson – White xảy ra khi có một đường dẫn truyền điện bất thường tồn tại trong tim.
Cấu trúc và hoạt động điện bình thường trong cơ tim
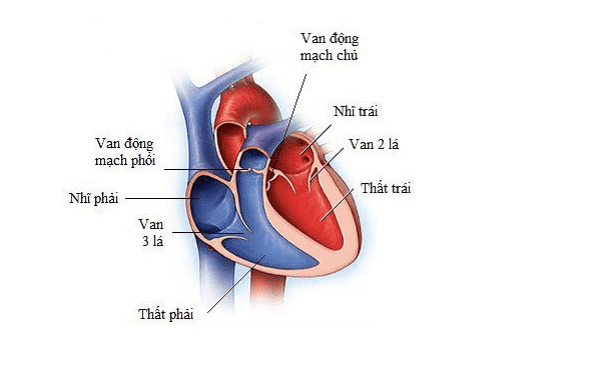
Khác với cơ vùng khác, tim là một khối cơ bắp không chịu sự điều khiển của suy nghĩ con người. Tương tự như cơ bắp ở tay chân, tim cũng co bóp nhờ dòng điện dẫn truyền qua từng sợi cơ.
Để chat, gọi điện và đặt khám bác sĩ của chúng tôi
Tim con người gồm có 4 buồng: nhĩ phải, thất phải, nhĩ trái và thất trái. Tim co bóp nhờ sự phát xung qua hệ thống dẫn truyền điện.
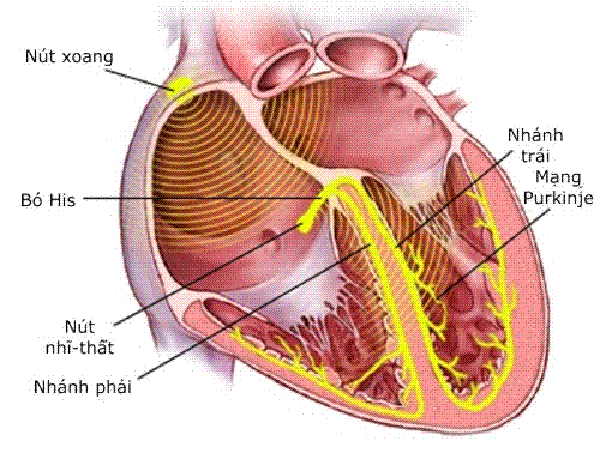
Cụ thể:
Khởi đầu, nút xoang phát nhịp. Sau đó, dòng điện đi từ nút xoang đến các nhánh xoang nhĩ, đến cơ nhĩ làm nhĩ co. Dòng điện sau đó đến nút nhĩ thất, bó his và mạng Purkinjie rồi lan toả đến cơ thất, làm thất co.
Bó his trong trường hợp này có một vai trò quan trọng là giảm tốc độ dẫn truyền dòng điện từ nhĩ xuống thất, tạo thời gian cần thiết để nhĩ co bóp đẩy máu xuống thất. Cũng như giảm tối đa khả năng dòng điện đi ngược từ thất về nhĩ.
Bất thường dẫn truyền điện trong hội chứng Wolff, Parkinson, White
Hội chứng Wolff – Parkinson – White được đặc trưng bởi bất thường của con đường dẫn truyền từ nhĩ xuống thất. Dòng điện đi từ nút xoang nhĩ không đi qua nút nhĩ thất và bó his. Con đường này có một tên gọi khác là cầu Kent. Điều này sẽ gây ra hiện tượng thất co bóp sớm hơn bình thường, dù nhĩ chưa đưa máu về đầy thất
Các loại cầu Kent
- Đa phần, cầu kent là con đường 2 chiều: dòng điện có thể đi từ nhĩ xuống thất và đi theo chiều ngược lại.
- 17 – 35% trường hợp cầu Kent chỉ dẫn truyền 1 chiều từ thất lên nhĩ, là nguyên nhân chủ yếu gây ra nhịp tim nhanh.
- Số ít còn lại là đường dẫn truyền 1 chiều từ nhĩ xuống thất. Trường hợp này biểu hiện của hội chứng WPW rất rõ ràng và điển hình. Tình trạng này ít khi gây ra rối loạn nhịp nhanh
Hầu hết, rối loạn nhịp tim nhanh trong hội chứng WPW xuất hiện khi dòng điện đi ngược chiều từ thất về nhĩ thông qua cầu Kent.
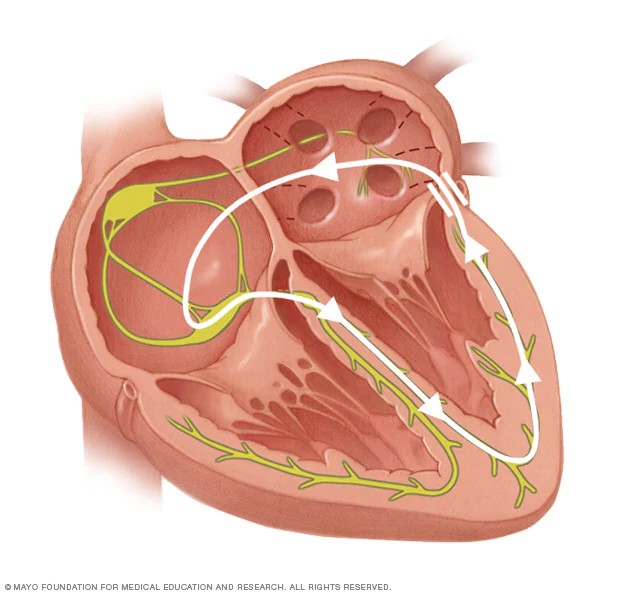
Sự hiện diện của hội chứng Wolff – Parkinson – White
Đây là một bất thường bẩm sinh, tỷ lệ xuất hiện là 1 – 3 trẻ trong 1000 trẻ sinh ra đời.
Hầu hết bệnh nhân chỉ mắc phải dị tật WPW đơn độc. Có nghĩa là không mắc một rối loạn bẩm sinh nào khác. Tuy nhiên 10% bệnh nhân dị tật Ebstein (bệnh lý van tim giữa nhĩ phải và thất phải) có WPW đi kèm. Ngoài ra thông liên nhĩ, thông liên thất, chuyển vị đại động mạch cũng có thể đi kèm với WPW.
WPW cũng liên quan đến yếu tố gia đình. Nếu người thân thế hệ 1 (cha, mẹ, anh chị em, con cái) có WPW thì đối tượng tăng nguy cơ mắc phải WPW gấp 3 lần người khác. Tuy vậy, chỉ 3.4% bệnh nhân WPW có tính chất di truyền này.
Dấu hiệu hội chứng Wolff – Parkinson – White
Trong một số nghiên cứu:
- Chỉ 1.8% có biểu hiện WPW trên điện tim đồ có dấu hiệu rối loạn nhịp tim.
- Trong 22 năm theo dõi hơn 200 đối tượng có dấu hiện WPW, chỉ 1% bệnh nhân có dấu hiệu rối loạn nhịp tim.
- Ở đối tượng 6 – 22 tuổi, khi theo dõi 432.166 người (bất kể có dấu hiện WPW trên điện tim đồ hay không) thì chỉ 0.07% bệnh nhân xuất hiện hội chứng WPW.
Như vậy, bệnh nhân không có dấu hiệu bất thường trên điện tim đồ. Để chẩn đoán hội chứng Wolff – Parkinson – White tương đối khó khăn.
Triệu chứng của hội chứng Wolff – Parkinson – White
- Đánh trống ngực: Bạn cảm thấy tim đập nhanh, mạnh như muốn thoát khỏi lồng ngực.
- Chóng mặt – say sẩm: Do tim đập quá nhanh dù máu trong tim không đủ nhiều, dẫn đến dù tim co bóp rất nhiều nhưng máu tới não không hiệu quả.
- Ngất.
- Đau ngực: Do tim co bóp, vận động quá nhiều, dẫn đến thiếu máu nuôi tim.
- Ngưng tim đột ngột: Một tai biến hiếm gặp trong hội chứng Wolff – Parkinson – White.
Chẩn đoán hội chứng Wolff – Parkinson – White như thế nào?
Điện tim đồ với 2 tính chất đặc trưng
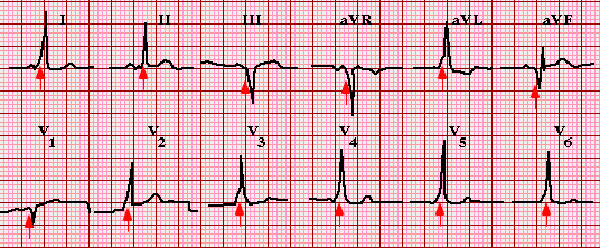
- Tốc độ dẫn truyền từ nhĩ xuống thất nhanh hơn thông thường (PR
- Con đường dẫn truyền điện trong thất bất thường (xuất hiện sóng delta). Tốc độ dẫn truyền từ cơ-cơ chậm hơn từ thần kinh-cơ. Do đó hình thành độ dốc lài như hình.
Ngoài ra do sự dẫn truyền điện trong thất bất thường nên sau đó cũng xuất hiện bất thường trên ST – T, và thường thì bất thường này ngược chiều với sóng delta và QRS.
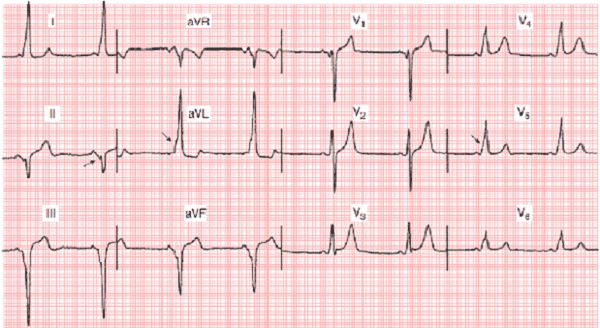
Chẩn đoán vị trí cầu kent
Trong các trường hợp cầu kent dẫn truyền điện xuôi chiều (từ nhĩ sang thất): hướng của các sóng Delta sẽ đi xa khỏi vị trí thất được dẫn truyền đầu tiên từ nhĩ xuống qua cầu kent
Điều trị hội chứng Wolff – Parkinson – White
1. Điều trị rối loạn nhịp nhanh
Bằng thuốc giảm nhịp (Adenosin, Procainamide), nghiệm pháp Valsalva thậm chí là sốc điện đồng bộ nếu cần thiết.
2. Điều trị triệt để hội chứng Wolff – Parkinson – White
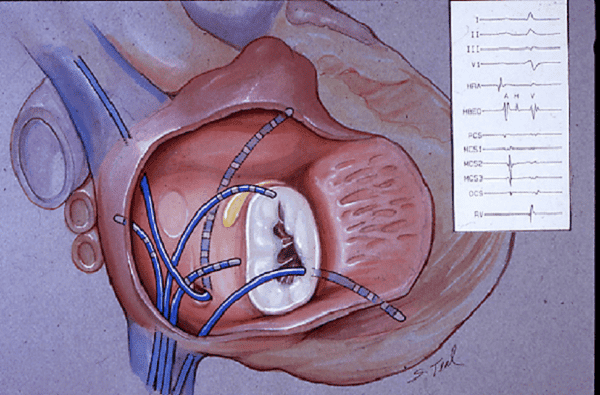
Bác sĩ sẽ thực hiện đo điện sinh học (đo điện tim bên trong tim) bằng một ống dẫn từ tĩnh mạch đùi. Thao tác này để xác định chính xác vị trí của cầu Kent. Sau đó bệnh nhân sẽ được đốt cầu Kent bằng sóng cao tần.
Trước đây còn có phương pháp phẩu thuật cắt cầu Kent. Biện pháp này có tỷ lệ thành công gần như 100% và tỷ lệ tử vong là ít hơn 1%. Tuy nhiên, khi có sự xuất hiện của đốt bằng sóng cao tần (radiofrequency albation) thì phẫu thuật chỉ được ưu tiên lựa chọn. Chỉ dùng phẫu thuật khi bệnh nhân có triệu chứng trầm trọng, tụt huyết áp, kháng thuốc và điều trị thất bại với đốt điện.
Trường hợp bệnh nhân không có chỉ định thực hiện đốt cầu Kent:
Sẽ được điều trị bằng thuốc để giảm nguy cơ xuất hiện Hội chứng Wolff – Parkinson – White. Các thuốc thường được lựa chọn là thuốc giảm dẫn truyền nhĩ thất và thuốc chống rối loạn nhịp.
Tuy nhiên ở trường hợp cầu Kent chỉ dẫn truyền điện 1 chiều từ nhĩ xuống thất:
Các thuốc giảm tốc độ dẫn truyền bị chống chỉ định. Vì các thuốc này tăng nguy cơ rối loạn nhịp! Do đó, chỉ các thuốc chống rối loạn nhịp được lựa chọn.
Hội chứng Wolff – Parkinson – White là bệnh lý di truyền, ít gặp. Do sự xuất hiện của con đường dẫn truyền bất thường từ nhĩ – thất trong tim. WPW đa số trường hợp không có triệu chứng gì. Tuy nhiên khi có triệu chứng thì lại có biểu hiện rất nặng nề, thậm chí là đột tử.
Chẩn đoán hội chứng Wolff – Parkinson – White đa số trường hợp bằng điện tim đồ. Điều trị rối loạn nhịp do WPW thường bằng nghiệm pháp Vasalva, thuốc thậm chí sốc điện đồng bộ. Điều trị triệt để thường bằng đốt cầu Kent bằng sóng cao tần.
